Resumo executivo
O recorte mais consistente e recente dos afastamentos longos no Brasil mostra que os problemas osteomusculares/ortopédicos seguem no centro do custo previdenciário e produtivo. Em 2025, o Brasil concedeu 4.126.110 benefícios por incapacidade temporária; as doenças do sistema osteomuscular e do tecido conjuntivo permaneceram como a principal causa entre os benefícios previdenciários, e os três códigos mais frequentes ligados ao tema foram dorsalgia (M54), transtornos de discos intervertebrais (M51) e lesões do ombro (M75).
Na série pública do portal de saúde e segurança do trabalho do Ministério da Previdência Social/INSS, elaborada a partir das tabelas anuais por CID, os benefícios por incapacidade temporária atribuídos ao capítulo osteomuscular passaram de cerca de 512 mil em 2020 para cerca de 1,04 milhão em 2025. No mesmo intervalo, os transtornos mentais subiram de cerca de 290 mil para 546 mil, e os cardiovasculares ficaram em torno de 212 mil em 2025. Em 2025, o volume osteomuscular foi aproximadamente 1,9 vez o volume de benefícios por transtornos mentais e quase 4,9 vezes o volume de causas cardiovasculares.
Na série online da AEPS 2024, o capítulo osteomuscular somou 843.165 auxílios-doença concedidos e R$ 1,515 bilhão em valor concedido, o equivalente a cerca de R$ 1.797 por concessão no momento da entrada do benefício. Nessa mesma série, as mulheres responderam por 54,9% das concessões osteomusculares em 2024, acima da participação masculina.
A evidência brasileira sobre custo total aponta que o gasto assistencial/previdenciário é só uma parte do problema. Para dor lombar no Brasil, estudo nacional de custo de doença estimou cerca de US$ 2,2 bilhões entre 2012 e 2016, com 79% do total vindo de perdas de produtividade; o mesmo estudo encontrou cerca de 59 milhões de dias perdidos no período.
A submedição é estrutural. As bases previdenciárias capturam sobretudo afastamentos superiores a 15 dias no RGPS; elas não incluem, de forma homogênea, afastamentos curtos, grande parte do setor público vinculado a regimes próprios, nem todo o ônus intraempresa do primeiro ciclo do afastamento. Isso significa que o custo real para empregadores e para a economia é maior do que o observado nas estatísticas do INSS.
Escopo e metodologia
Este relatório prioriza cinco blocos de fontes: tabelas anuais por CID e por CNAE do portal de saúde e segurança do trabalho do MPS/INSS; tabelas online da AEPS 2024 sobre quantidade e valor de auxílios-doença por capítulo da CID, sexo e idade; AEAT 2024 para acidentes do trabalho; resultados da PNS 2019 do IBGE; e estudos acadêmicos brasileiros baseados em bases oficiais, especialmente os que usam DATASUS, SINAN e bancos previdenciários. Para presenteísmo e parte do recorte setorial, foi necessário recorrer a estudos originais brasileiros, porque a estatística oficial nacional não oferece uma série pública consolidada de presenteísmo por agravo.
O período principal coberto é 2020–2025 para a série longa de concessões por incapacidade temporária; 2022–2024 para recortes detalhados de AEPS; 2024 para acidentes do trabalho; e 2012–2019 ou 2007–2018 nos estudos de custo/absenteísmo quando não havia série oficial recente equivalente. Onde havia mais de um produto estatístico oficial, mantive a mesma base dentro de cada comparação. Assim, a evolução 2020–2025 usa a série anual do portal SST/MPS; já sexo, idade e valor por capítulo usam a AEPS 2024. Essa distinção é importante porque os produtos não são idênticos e a própria Previdência informa ajustes de série/fonte a partir de 2023.
Critérios de inclusão: benefícios por incapacidade temporária/auxílio-doença com informação de CID, agravos osteomusculares/ortopédicos do capítulo XIII e códigos relevantes como M54, M51 e M75, além de comparadores de alta carga econômica e assistencial, como transtornos mentais, lesões/causas externas e doenças cardiovasculares. Critérios de exclusão: afastamentos inferiores a 15 dias, licenças de regimes próprios de servidores, comparações internacionais sem dado brasileiro e estudos sem método explícito.
A principal limitação é que o Brasil não publica, em uma única base aberta e homogênea, o cruzamento diagnóstico × setor econômico × idade × sexo × duração para todo o país. Há ainda um problema específico para COVID-19: durante a pandemia, o eSocial publicou orientação para dedução do custo salarial dos primeiros 15 dias de afastamento por COVID-19, o que deslocou parte do ônus para fora da série previdenciária padrão e enfraquece a comparabilidade direta com outras causas nas bases abertas.
Panorama recente dos afastamentos e benefícios
A série longa do portal SST/MPS mostra retomada forte do volume de benefícios por incapacidade temporária depois do piso de 2022. O total saiu de 2,33 milhões em 2020 para 1,89 milhão em 2022, subiu para 3,58 milhões em 2024 e chegou a 4,13 milhões em 2025. Em 2025, 94,5% dos benefícios foram previdenciários e 5,5% acidentários.
A tabela abaixo consolida, com elaboração própria, a série 2020–2025 a partir das tabelas anuais públicas por CID do MPS/INSS e da notícia oficial de balanço de 2025.
| Ano | Benefícios por incapacidade temporária | Osteomusculares | % do total | Lesões/traumas | Transtornos mentais | Cardiovasculares |
|---|---|---|---|---|---|---|
| 2020 | 2.325.378 | 511.716 | 22,0% | 558.061 | 289.677 | 132.479 |
| 2021 | 1.983.418 | 334.830 | 16,9% | 507.027 | 185.708 | 105.721 |
| 2022 | 1.889.658 | 343.094 | 18,2% | 511.836 | 187.610 | 107.291 |
| 2023 | 2.365.972 | 482.241 | 20,4% | 599.223 | 256.972 | 131.927 |
| 2024 | 3.582.033 | 872.024 | 24,3% | 852.695 | 472.329 | 186.654 |
| 2025 | 4.126.110 | 1.040.104 | 25,2% | 978.239 | 546.316 | 212.484 |
Fonte: elaboração própria a partir das tabelas anuais por CID do MPS/INSS. Os comparadores foram agregados por capítulos da CID: XIII (osteomuscular), XIX (lesões), V (mentais) e IX (cardiovasculares).
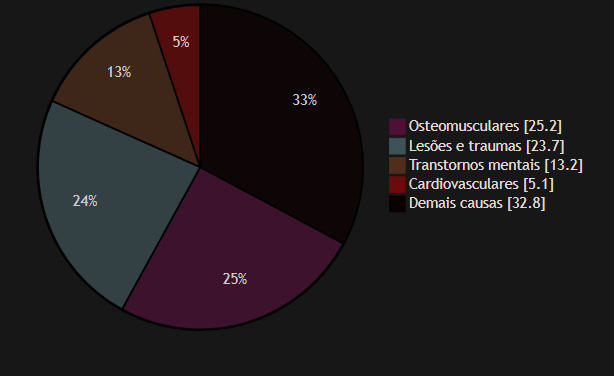
Em 2025, as principais causas individuais de concessão foram dorsalgia (237.113), transtornos de discos intervertebrais (208.727), fratura de perna/tornozelo (179.743), transtornos ansiosos (166.489), lesões do ombro (135.093) e episódios depressivos (126.608). O próprio Ministério da Previdência registrou que, no agregado, osteomusculares, lesões e transtornos mentais responderam por cerca de 62,6% das causas de incapacidade temporária em 2025.
Em paralelo, a AEAT 2024 registrou 834.048 acidentes do trabalho no país, dos quais 544.495 típicos, 181.335 de trajeto e 18.647 classificados como doença do trabalho. Essa base não é comparável, em conceito, a benefícios por incapacidade temporária, mas ajuda a dimensionar a magnitude do passivo ocupacional que alimenta uma parte dos afastamentos longos.
O quadro abaixo resume a distribuição relativa das causas dominantes em 2025. É um gráfico de participação, não de custo.
Participação nas concessões por incapacidade temporária em 2025
Perfil osteomuscular e comparação com outras causas
Na série AEPS 2024, o capítulo XIII somou 843.165 auxílios-doença concedidos; o capítulo V, 462.502; e o capítulo IX, 185.586. Isso significa que, nessa série, o volume osteomuscular foi cerca de 1,82 vez o de transtornos mentais e 4,54 vezes o de doenças cardiovasculares. Em valor concedido, o osteomuscular atingiu R$ 1,515 bilhão em 2024, acima de R$ 981,1 milhões dos transtornos mentais e de R$ 344,3 milhões das causas cardiovasculares.
Na mesma base, as mulheres concentraram parcela crescente dos auxílios-doença osteomusculares: 52,2% em 2022, 53,6% em 2023 e 54,9% em 2024. Esse padrão contrasta com o capítulo cardiovascular, em que os homens ainda predominam, e aproxima o capítulo osteomuscular do comportamento observado na PNS 2019, em que as mulheres também reportam mais problema crônico de coluna e mais diagnóstico de DORT do que os homens.
Os resultados da PNS 2019 reforçam o tamanho da base de morbidade sobre a qual os afastamentos crescem. No Brasil, 21,6% dos adultos relataram problema crônico de coluna; entre mulheres, 24,5%, e entre homens, 18,3%. Para DORT, o percentual foi 2,5% no total, mas 3,2% entre mulheres e 1,7% entre homens. Esses percentuais não medem afastamento, mas ajudam a explicar por que a fila de benefícios e a perda de produtividade tendem a se concentrar em lombalgia, lesões de ombro e condições relacionadas a esforço repetitivo.
A evidência brasileira sobre idade indica uma concentração em adultos de meia-idade. Em estudo nacional com notificações de distúrbios musculoesqueléticos entre 2007 e 2012, houve aproximadamente 5 milhões de dias perdidos de trabalho entre 18.611 trabalhadores afastados/notificados, com destaque para a faixa de 50 a 59 anos e para trabalhadores de serviços administrativos; em análise mais recente de notificações LER/DORT no Brasil entre 2006 e 2024, a faixa de 40 a 49 anos foi a mais frequente e o sexo feminino foi majoritário.
No presenteísmo, a base nacional é mais fraca, mas o padrão é consistente. Em amostra populacional de 1.737 trabalhadores da Região Metropolitana de São Paulo, a prevalência de absenteísmo foi 12,8% e a de presenteísmo foi 14,3% para redução quantitativa, 12,9% para redução qualitativa e 13,9% para esforço extremo; dor crônica cervical/lombar esteve associada a absenteísmo e presenteísmo. Em enfermagem hospitalar, estudo longitudinal brasileiro encontrou 74,9% de presenteísmo e 71,6% de queixa de dor lombar.
A tabela abaixo reúne o que hoje se pode afirmar, com base brasileira, sobre absenteísmo/presenteísmo por problema osteomuscular em diferentes recortes.
| Recorte | Achado principal | Leitura analítica |
|---|---|---|
| População ocupada da RMSP | Absenteísmo 12,8%; presenteísmo 14,3% (redução quantitativa) e 13,9% (esforço extremo); dor cervical/lombar associada a absenteísmo e presenteísmo. | Nas empresas, a perda não se limita ao afastamento formal; há parcela relevante de produtividade “presente, mas reduzida”. |
| Enfermagem hospitalar | 74,9% de presenteísmo; 71,6% relataram dor lombar. | Saúde é setor crítico para o tema. |
| Porto de Santos | 17% relataram lombalgia ocupacional; absenteísmo total de 19,7%; maioria voltou ao trabalho em até 6 meses. | Trabalho braçal/portuário combina esforço físico, faltas e retorno prolongado. |
| Serviços sedentários | Sintomas osteomusculares em 12 meses concentrados em lombar (40,3%), cervical (27,2%) e ombros (23,8%). | Em serviços/administrativo, o custo aparece mais como dor, queda de capacidade e presenteísmo. |
| Notificações nacionais de DME | ~5 milhões de dias perdidos em 18.611 trabalhadores notificados; destaque para 50–59 anos e serviços administrativos. | É o melhor retrato nacional disponível de dias perdidos, mas não cobre toda a economia formal. |
No recorte setorial nacional, a informação pública aberta mais robusta por CNAE é all-cause, e não específica para o capítulo osteomuscular. Em 2022, a agregação das tabelas públicas de CNAE do MPS indica concentração dos benefícios por incapacidade temporária em serviços (63,3%), indústria (22,9%), saúde e assistência social (7,3%) e construção (5,1%); entre os CNAEs mais volumosos apareceram administração pública em geral, atendimento hospitalar, comércio varejista alimentar, transporte rodoviário de carga e construção de edifícios. Isso não prova que o osteomuscular siga exatamente a mesma ordem, mas mostra onde o passivo geral de incapacidade é maior e onde a gestão preventiva deve ser mais intensa.
Custos diretos e indiretos
O melhor ponto de partida para custo direto previdenciário é o valor concedido por capítulo da CID na AEPS. Em 2024, o capítulo osteomuscular totalizou R$ 1,515 bilhão em valor concedido no momento da entrada do benefício, contra R$ 981,1 milhões para transtornos mentais e R$ 344,3 milhões para causas cardiovasculares. Como a AEPS registra valor concedido e não o fluxo total pago ao longo de toda a duração do afastamento, esse número deve ser tratado como piso contábil do custo previdenciário direto, não como custo final do episódio.
Para aproximar o custo total pago ao longo do benefício osteomuscular, uma forma transparente é combinar a AEPS 2024 com a literatura brasileira de duração média de afastamento por dor lombar, que encontrou médias anuais entre 83 e 100 dias entre 2012 e 2016. Aplicando o valor médio por concessão observado em 2024 no capítulo osteomuscular da AEPS, chega-se a um intervalo plausível de R$ 3,0 bilhões a R$ 5,0 bilhões para o fluxo previdenciário anual dos afastamentos osteomusculares longos, dependendo do cenário de duração adotado; o cenário central de 90 dias resulta em aproximadamente R$ 4,5 bilhões. Trata-se de uma extrapolação analítica, útil para orçamento e planejamento, mas não de um número oficial fechado.
O ônus empresarial aparece antes mesmo da entrada no INSS. Como o benefício previdenciário comum e o acidentário exigem, em regra, afastamento superior a 15 dias para o segurado empregado, a empresa suporta o custo dos primeiros 15 dias. Se usarmos o valor médio mensal osteomuscular da AEPS 2024 como aproximação conservadora de renda mensal, esse primeiro bloco já representa algo como R$ 0,75 bilhão no ano para os casos que efetivamente ultrapassaram 15 dias e chegaram ao sistema previdenciário. Esse cálculo ainda deixa de fora todos os casos de até 15 dias, que nunca aparecem na estatística de benefícios.
Na assistência à saúde, a literatura brasileira confirma que o gasto médico não é trivial, embora seja menor do que a perda produtiva. Em hospitais financiados pelo SUS, os procedimentos para tratamento de dor lombar custaram R$ 24,4 milhões entre 2013 e 2018, com 1.689 cirurgias e custo médio cirúrgico de R$ 3.290; o Sudeste concentrou o maior gasto. Como esse estudo cobre apenas hospitalizações e procedimentos de um subconjunto do problema, ele funciona como piso assistencial, não como custo clínico total do capítulo osteomuscular.
O componente mais relevante tende a ser o indireto. No estudo de custo de doença para dor lombar no Brasil, 79% do gasto total veio de perdas de produtividade, e não de despesa assistencial direta. Essa relação é consistente com a experiência empresarial: afastamentos osteomusculares geram perda de produção, horas extras para cobertura, remanejamento, treinamento de substitutos, queda de qualidade, sobrecarga de equipes e presenteísmo no retorno. Em outras palavras, o que entra no INSS é apenas a parte visível do custo.
A tabela a seguir organiza as ordens de grandeza mais úteis para decisão gerencial.
| Componente de custo | Estimativa | Como interpretar |
|---|---|---|
| Valor concedido pelo capítulo osteomuscular na AEPS 2024 | R$ 1,515 bilhão | Piso oficial do custo previdenciário direto de entrada |
| Valor médio por concessão osteomuscular na AEPS 2024 | R$ 1.797 | Proxy útil para estimativas internas |
| Fluxo previdenciário anual estimado, cenário 60 dias | ~R$ 3,0 bilhões | Cenário conservador |
| Fluxo previdenciário anual estimado, cenário 90 dias | ~R$ 4,5 bilhões | Cenário central |
| Fluxo previdenciário anual estimado, cenário 100 dias | ~R$ 5,0 bilhões | Cenário alto |
| Custo-proxy empresarial dos primeiros 15 dias | ~R$ 0,75 bilhão | Apenas para casos que chegaram ao INSS; subestima o total real |
| Dor lombar no Brasil, custo societal 2012–2016 | ~US$ 2,2 bilhões | 79% eram perdas de produtividade |
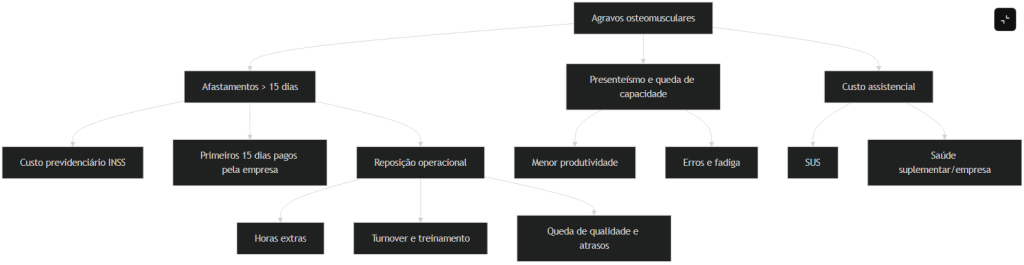
O diagrama abaixo resume a engenharia econômica do problema. Ele não substitui os números anteriores; serve para mostrar onde o custo nasce e por que o presenteísmo importa quase tanto quanto o afastamento formal.
Recomendações práticas e métricas
A primeira implicação prática é tratar o tema osteomuscular como uma agenda simultânea de saúde, operação e finanças. Se a empresa olhar apenas o benefício pago pelo INSS, subestimará o problema; se olhar apenas a ergonomia física, perderá a conexão entre dor, saúde mental, fadiga e retorno ao trabalho. As melhores evidências brasileiras sugerem que lombalgia, lesões de ombro e transtornos de discos intervertebrais respondem por uma massa muito grande de afastamentos, enquanto o presenteísmo mantém a perda de produtividade ativa mesmo sem licença formal.
Na prática, a estratégia de redução de afastamentos osteomusculares deveria combinar cinco frentes. A primeira é vigilância precoce: triagem periódica de dor lombar, ombro e punho/mão, sobretudo em saúde, construção, transporte, limpeza, indústria de abate e atividades administrativas repetitivas. A segunda é ergonomia aplicada ao processo real, e não apenas ao laudo: ajuste de posto, ritmo, pausas, demanda física, rodízio e desenho de tarefa. A terceira é acesso rápido a manejo clínico e fisioterapêutico, para evitar cronificação. A quarta é retorno sustentado ao trabalho, com restrições funcionais temporárias e readaptação de tarefas. A quinta é integração com saúde mental, porque os estudos brasileiros mostram coexistência relevante entre distúrbios musculoesqueléticos, sofrimento psíquico e perda de produtividade.
As métricas mínimas de monitoramento deveriam ser mensais e por unidade/setor. Recomenda-se, no mínimo: incidência de afastamentos osteomusculares por 100 empregados; dias perdidos por 100 empregados; mediana e p90 de duração; taxa de recorrência em 12 meses; participação de M54, M51 e M75 no total osteomuscular; custo estimado dos primeiros 15 dias; participação do capítulo XIII no total de benefícios; tempo até primeiro atendimento clínico/fisioterapêutico; taxa de retorno com readaptação; e um indicador simples de presenteísmo autorreferido em grupos críticos. Onde houver prontuário ocupacional estruturado, vale acrescentar taxa de restrição funcional e tempo até alta plena.
Para benchmarking executivo, duas comparações costumam ser mais úteis do que o valor absoluto. A primeira é osteomuscular versus transtornos mentais. Em 2025, na série de benefícios por incapacidade temporária, os osteomusculares superaram os mentais em quase 2 para 1, mas as causas mentais têm maior feminização e tendem a gerar ausências longas por outro mecanismo; tratar um sem o outro piora o retorno ao trabalho. A segunda é osteomuscular versus lesões/traumas. Quando um setor combina alta participação das duas causas, isso costuma sinalizar desorganização de processo, ambiente físico inadequado e gestão deficiente da capacidade para o trabalho.
Referências principais
As fontes oficiais mais úteis para aprofundamento são as tabelas anuais por CID e por CNAE do MPS/INSS, a AEPS 2024 online para quantidade e valor de auxílios-doença por capítulo da CID, o AEAT 2024 para acidentes do trabalho, a PNS 2019 do IBGE e os boletins mensais de benefícios por incapacidade. Os estudos acadêmicos brasileiros mais relevantes para custo e produtividade, dentro do escopo deste relatório, incluem o trabalho de Carregaro et al. sobre dor lombar e custos diretos e indiretos, o artigo de Haeffner et al. sobre absenteísmo por distúrbios musculoesqueléticos, a dissertação de Baptista sobre absenteísmo e presenteísmo na população geral trabalhadora da RMSP, o estudo de Santos et al. sobre presenteísmo em enfermagem e o estudo de Mendonça et al. sobre custo hospitalar da dor lombar no SUS.
Em termos de leitura final, a conclusão central é simples: no Brasil, o afastamento osteomuscular já não é apenas um problema de ergonomia ou perícia médica; ele é uma das maiores linhas de custo previdenciário e de perda de produtividade do mercado de trabalho. A melhor gestão é aquela que mede precocemente, integra saúde ocupacional com operação e monitora não apenas licenças longas, mas também os sinais de dor e presenteísmo que antecedem o afastamento formal.
A redução dos afastamentos por problemas osteomusculares exige uma abordagem integrada entre saúde, operação e gestão de pessoas. Isso envolve prevenção, ergonomia aplicada ao trabalho real, monitoramento contínuo de indicadores e suporte adequado ao trabalhador ao longo de todo o ciclo de afastamento e retorno.
Soluções especializadas em ergonomia, saúde ocupacional e análise de risco podem apoiar empresas na identificação precoce de fatores de risco e na estruturação de programas preventivos mais eficazes.
Nesse contexto, plataformas e iniciativas focadas em postura, ergonomia e prevenção de lesões no trabalho, como o Grupo Posture, podem ser consideradas como parte de um ecossistema de apoio à gestão de saúde ocupacional e redução de afastamentos.